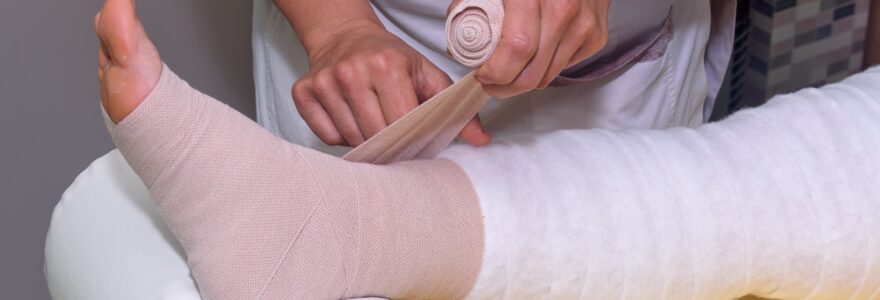
Information importante
Ce contenu est fourni à titre informatif et ne remplace pas l’apprentissage auprès d’un kinésithérapeute ou infirmier spécialisé. Consultez votre équipe soignante pour adapter la technique à votre situation.
L’essentiel sur le bandage multi-couches en 4 points
- Les bandes à allongement court créent une pression au mouvement, contrairement aux bas élastiques qui compriment en permanence
- Réduction de volume attendue : environ 30 à 40 % après la phase intensive selon les données VIDAL
- L’apprentissage supervisé avec un professionnel est indispensable avant toute pose autonome
- Comptez 3 à 4 semaines minimum pour constater des résultats mesurables
Pourquoi le bandage multi-couches fonctionne là où les bas ne suffisent plus
Vos bas de compression exercent une pression constante. C’est leur limite. Le bandage multi-couches fonctionne à l’inverse : il oppose une résistance quand vos muscles se contractent. Cette différence change tout.
Selon les recommandations de la HAS, la thérapie décongestive se déroule en deux phases distinctes. D’abord une phase intensive de réduction du volume. Puis une phase de maintien où le bandage nocturne prend le relais. Pour mieux comprendre ce mécanisme, imaginez vos muscles comme une pompe : chaque contraction propulse la lymphe vers le haut. Les bandes inélastiques créent un « mur » contre lequel cette pompe travaille efficacement. C’est ce qu’on appelle la pression de travail — et c’est là que les principes de la pressothérapie rejoignent ceux du bandage.
Le déclic de Monique après 3 semaines difficiles
J’ai accompagné Monique, 62 ans, retraitée institutrice, depuis son lymphœdème secondaire post-cancer du sein. Après trois semaines de bandage sans résultat visible, elle était prête à abandonner. Franchement, je la comprenais. Le problème ? Ses bandes étaient posées correctement, mais il manquait la mousse capitonnée. L’ajout d’une bande Mobiderm a tout changé : réduction visible en dix jours. Ce cas m’a marqué parce que souvent, ce n’est pas la technique de pose qui coince — c’est un élément du système qu’on a négligé.
Les données sont parlantes. Selon VIDAL, l’objectif de la phase intensive est une diminution de volume du membre atteint de 30 à 40 %. Ce n’est pas un chiffre théorique — c’est ce que je constate sur le terrain quand le protocole est suivi correctement.
Petite précision qui compte. La nuit, vos muscles sont au repos. Les bas élastiques continuent de comprimer, mais sans « pompe » active, leur effet reste limité. Les bandes à allongement court, elles, exercent une pression de repos faible — plus confortable — tout en restant prêtes à « travailler » au moindre mouvement. C’est pourquoi le bandage est particulièrement adapté au port nocturne.
-
Apprentissage de la pose avec votre professionnel de santé -
Première pose autonome supervisée (votre kiné vous observe) -
Autonomie complète, avec ajustements si besoin -
Premiers résultats mesurables (périmétrie) -
Stabilisation permettant le passage au manchon ou bas de jour seul
Le système multi-couches : chaque bande a son rôle
Je recommande toujours de comprendre le « pourquoi » de chaque couche avant de se lancer. Ça évite les économies mal placées — et surtout les abandons par découragement.
Le principe est simple : chaque élément du système a une fonction précise. Sauter une couche, c’est compromettre l’ensemble. C’est pourquoi il est utile de se procurer une bande compressive de qualité adaptée à votre morphologie, après avis de votre thérapeute.
Voici comment les différentes couches se complètent selon le protocole décrit dans La Presse Médicale Formation :
| Couche | Fonction | Exemple | Indispensable ? |
|---|---|---|---|
| Protection cutanée | Protège la peau fragile des frottements | Jersey tubulaire | Oui |
| Capitonnage mousse | Répartit la pression, favorise le drainage | Mobiderm, SoftCompress | Fortement recommandé |
| Bandes à allongement court | Crée la pression de travail thérapeutique | Bandes peu élastiques | Oui |
| Fixation | Maintient l’ensemble en place la nuit | Bande cohésive | Conseillé |

Ce qui fait vraiment la différence ? Le capitonnage. La mousse à plots (type Mobiderm) n’est pas un accessoire optionnel — elle amplifie l’effet drainant en créant des micro-pressions qui « massent » les tissus. C’est souvent l’élément manquant chez les patients qui stagnent malgré une pose techniquement correcte.
D’autres accessoires existent pour des zones spécifiques (pelotes rétro-malléolaires pour la cheville, protections des orteils). Demandez à votre thérapeute ce qui correspond à votre situation.
Poser votre bandage : les gestes qui font la différence
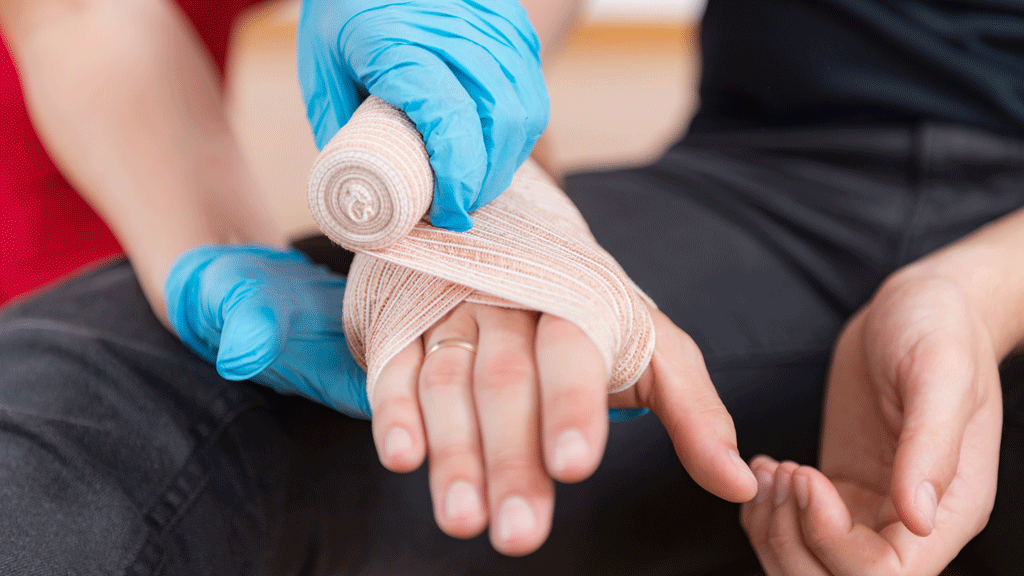
Soyons clairs : les premières poses seront laborieuses. Comptez 30 à 45 minutes au début. Avec la pratique, ça tombe à 15-20 minutes. Mais ne brûlez pas l’étape de l’apprentissage supervisé — c’est là que se jouent les 80 % du résultat.
Préparer votre matériel et votre peau
Avant de commencer, vérifiez que vous avez tout sous la main. Rien de pire que de chercher une bande manquante à moitié emmailloté. L’idéal ? Préparer votre « kit » la veille, toujours au même endroit.
Votre check avant chaque pose
- Peau propre et sèche (douche prise, crème hydratante absorbée)
- Jersey tubulaire de protection à portée
- Mousse capitonnée (Mobiderm ou équivalent)
- Bandes à allongement court (nombre selon protocole)
- Bande cohésive de finition
Installez-vous confortablement. Jambe surélevée si c’est un lymphœdème du membre inférieur. Éclairage suffisant. Ça paraît évident, mais j’ai vu des patients poser leur bandage dans la pénombre — et se retrouver avec des plis qui créent des points de surpression.
Appliquer les couches dans le bon ordre
Le gradient de pression doit être décroissant : plus forte en distal (extrémité du membre), plus légère vers la racine. C’est la règle d’or. Une étude publiée dans Kinésithérapie Scientifique montre un gradient typique de 47 mmHg à l’avant-bras contre 32 mmHg au bras — ce différentiel oriente les fluides vers le haut.
L’erreur la plus fréquente que je rencontre ? Commencer le bandage au-dessus de la cheville sans inclure les orteils. Résultat : l’œdème du pied persiste malgré une belle réduction du mollet. Ce constat est limité à mon accompagnement de patients avec lymphœdème du membre inférieur et peut varier selon les protocoles.
Chaque tour de bande doit chevaucher le précédent d’environ 50 %. Pas de tension excessive — vous devez pouvoir glisser un doigt dessous. Trop serré en haut, pas assez en bas : c’est l’effet garrot assuré.
Vérifier et ajuster votre bandage
Une fois terminé, levez-vous. Marchez quelques pas. Le bandage doit être ferme mais pas douloureux. Les premières nuits, réveillez-vous peut-être à 2h du matin avec une sensation d’inconfort. Normal. Ajustez.
Signes d’alerte : quand retirer immédiatement le bandage
Tout signe d’inconfort anormal doit vous alerter : engourdissement persistant, douleur vive, coloration bleue ou blanche des orteils/doigts, fourmillements intenses. Dans ces cas, desserrez ou retirez le bandage sans attendre et contactez votre équipe soignante.
Je me souviens de Françoise, une patiente de 58 ans que j’accompagne depuis 2023. Lymphœdème du bras droit post-mastectomie. Les premières semaines, elle se réveillait systématiquement à 3h du matin avec les bandes défaites. Elle était à deux doigts d’abandonner. L’ajout d’une bande cohésive en finition et un repositionnement du capitonnage ont stabilisé la pose. Aujourd’hui, ça tient la nuit. Pas parfaitement — il faut toujours vérifier le matin. Mais suffisamment pour que le traitement fonctionne.
Vos questions sur le bandage multi-couches
Ce sont les questions que me posent le plus souvent les patients que j’accompagne. Les réponses varient selon les situations, mais voici les repères généraux.
Combien de temps garder le bandage la nuit ?
En phase intensive, les bandages sont souvent portés 24h/24 et renouvelés toutes les 24 à 48 heures selon le protocole VIDAL. En phase d’entretien, le port nocturne (environ 8 heures) au moins 3 nuits par semaine est généralement recommandé. Votre thérapeute adaptera ces durées à votre situation.
Puis-je poser le bandage seul(e) ?
Oui, après un apprentissage supervisé. C’est d’ailleurs l’objectif de l’éducation thérapeutique : vous rendre autonome. Comptez 2 à 3 séances avec votre kinésithérapeute avant de vous lancer seul. Certaines zones (dos de la main, haut du bras) sont plus difficiles à atteindre — un proche peut aider.
Comment savoir si mon bandage est trop serré ?
Vous devez pouvoir glisser un doigt entre la bande et votre peau. Des fourmillements, une coloration anormale ou une douleur croissante signalent une pression excessive. Dans le doute, desserrez et consultez.
À quelle fréquence laver les bandes ?
La plupart des bandes de contention sont lavables en machine à 40°C. Prévoyez au moins deux jeux pour alterner. Le lavage régulier (tous les 2-3 jours en usage intensif) préserve l’élasticité et l’hygiène. Suivez toujours les instructions du fabricant.
Le bandage remplace-t-il les bas de compression ?
Non, ils se complètent. Le bandage multi-couches agit principalement la nuit (phase de réduction), tandis que les bas ou manchons de compression prennent le relais la journée (phase de maintien). C’est cette combinaison qui donne les meilleurs résultats sur le long terme.
Le bandage nocturne s’intègre dans une routine globale. Pour maximiser son efficacité, la qualité de votre repos compte aussi — l’optimisation de votre sommeil peut amplifier les bénéfices du traitement en favorisant la circulation lymphatique pendant le repos.
Précautions importantes pour le bandage
- Ce guide ne remplace pas l’apprentissage pratique avec un professionnel de santé formé au lymphœdème
- La pression et la technique doivent être adaptées à votre stade et à la zone concernée
- Chaque situation nécessite une évaluation individuelle par votre équipe soignante
Consultez votre kinésithérapeute spécialisé en drainage lymphatique ou infirmier formé à la lymphologie pour personnaliser votre protocole.
La prochaine étape pour vous
Le bandage multi-couches n’est pas une contrainte de plus — c’est souvent le levier qui permet de reprendre le contrôle sur un lymphœdème qui semblait échapper. Les trois premières semaines sont les plus difficiles. Après, ça devient un automatisme.
Mon conseil (qui n’engage que moi) : ne vous lancez pas seul. Prenez rendez-vous avec un kinésithérapeute formé à la lymphologie pour votre première pose supervisée. C’est là que se joue la différence entre un bandage qui fonctionne et un bandage qui finit au fond d’un tiroir.